Нейрохирурги и неврологи Госпиталя Сант Жоан де Деу Барселона достигли отличных результатов в лечении эпилепсии и двигательных нарушений у детей в результате проведения процедуры имплантации электродов в мозг, которая выполняется с помощью робота.
Нейрохирурги и неврологи Госпиталя Сант Жоан де Деу Барселона достигли отличных результатов в лечении эпилепсии и двигательных нарушений у детей в результате проведения процедуры имплантации электродов в мозг, которая выполняется с помощью робота.
При двигательных нарушениях -- цель процедуры терапевтическая, в то время, как при эпилепсии, -- целью процедуры имплантации электродов является диагностика.
«Имплантация мозговых электродов - сложный метод, который помогает нам улучшить качество жизни детей с очень сложными формами эпилепсии и детей с двигательными нарушениями». --такой вывод по поводу этого инновационного метода делает Santiago Candela, нейрохирург Госпиталя Сант Жоан де Деу Барселона, который является ведущим специалистом двух отделений, где проводится это вмешательство: Отделения двигательных нарушений и Группы рефрактерной эпилепсии, которые являются трансверсальными и работают вместе с Клинической Больницей Барселоны, где лечатся взрослые.
В обоих случаях, при таких патологиях, как двигательные нарушения и эпилепсия, первым шагом перед назначением хирургического лечения является проведение диагностики пациента и многодисциплинарная оценка в соответствующих функциональных подразделениях, созданных в клинике Госпиталь Сант Жоан де Деу Барселона. Доктор Santiago Candela объясняет, что в случае эпилепсии, имплантация мозговых электродов является диагностической процедурой, в то время, как в случае двигательных нарушений, хирургическая фаза является терапевтической.
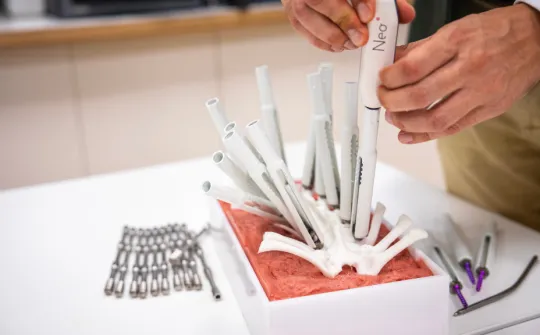
Использование роботизированной руки
Для этих методов используется роботизированная рука, которая представляет собой эволюцию стереотаксической рамки (шлема с координатами, который используется для локализации структур головного мозга) и нейронавигатора (который является разновидностью GPS, указывающем в каком участке мозга проводится операция). Роботизированная рука, помимо прочего, действует по ранее запланированным траекториям; имеет большую точность и действует быстрее, чем предыдущие методы.
Перед операцией пациент проходит МРТ, и по результатам, планируются траектории; затем -- на голове помещается метка (в виде звезды), чтобы робот мог ориентироваться на операционном поле. Таким образом, роботизированная рука, постоянно контролируемая командой, выполняющей вмешательство, может следовать установленным траекториям для имплантации электродов.
Роботизированная рука является более надежной и быстрой, чем методы, используемые ранее для имплантации электродов
«У детей с нарушениями движения, главным образом, с дистонией, два глубоких электрода размещаются во внутренний бледный шар, и соединяются с маленьким компьютером, который генерирует электрические импульсы и имплантируется под кожу. Неврологи в дальнейшем программируют компьютер для лечения болезни», - говорит Santiago Candela. Хотя этот метод применялся у взрослых в течение двадцати лет для лечения тремора и болезни Паркинсона, его использование у детей было очень ограниченным. Что касается самой операции, она начинается в 8 часов утра и заканчивается в 4 часа вечера. Но это время уменьшается все больше и больше. При имплантации перезаряжаемых стимулирующих батарей ребенку с нарушениями движения, в зависимости от интенсивности тока, замена батареи может потребоваться каждые девять лет.
Лечение непроизвольных движений
Координатор отделения Двигательных Нарушений клиники Госпиталь Сант Жоан де Деу Барселона, детский невролог, Belén Pérez Dueñas, отмечает, что «существует несколько типов нарушений движения, таких как, дистония, миоклонус и хорея, при которых может быть применена эта техника – глубокая стимуляция головного мозга. Эти двигательные нарушения вызывают то, что тело не может двигаться с точностью и, кроме того, в конечном итоге, ослабевает мускулатура и происходит ее деформация в прогрессивной форме. Если пациенты не будут прооперированы относительно быстро, то происходит деформация конечностей и даже их паралич».
Следует отметить, что есть много пациентов, у которых есть эти расстройства, но до сих пор мы мало знали об этой патологии. По словам Pérez Dueñas, «незнание - это худшее из всего, и поэтому научное просвещение является очень важным. Необходимо, чтобы педиатры знали, что эта патология, которая никогда ранее не оперировалась, может быть исправлена хирургическим путем».
Расстройства движения -- это не всегда врожденные заболевания, которые проявляются сразу после рождения. Они появляются в какой-то момент в детстве, иногда спонтанно, иногда после инфекции или травмы. Мальчики или девочки обычно начинают скручивать одну ногу, а затем другую, движение нарушается по направлению к рукам, они теряют походку, а затем контроль над туловищем, который является основным для правильной посадки, и, в итоге, они теряют способность писать и есть самостоятельно. Кроме того, они часто переходят из обычных учебных заведений в специальные. На медицинском уровне дистонии сопутствуют множество респираторных и пищеварительных осложнений. Это превращает их в детей-инвалидов, которым всегда нужен человек рядом с ними, инвалидные коляски и т. д.
Нарушения движения обычно не влияют на другие аспекты неврологического развития. Это очень умные дети, но, как и любой человек с хроническим заболеванием, они подвергаются очень сильному давлению в социальной и образовательной среде, что может вызвать разочарование или низкую самооценку. Доктор Pérez Dueñas указывает, что «глубокая стимуляция головного мозга является относительно недорогой техникой по сравнению с расходами, которые генерирует ребенок-инвалид для здравоохранения, общества в целом и семейной экономики. Если мы полностью восстановим мобильность, то вместо ребенка-инвалида -- получим полностью здорового ребёнка».
Кроме того, объясняет Доктор Pérez Dueñas, есть детские болезни, которые вызывают двигательные нарушения, «но при них нельзя применить данную методику, поскольку уже есть тяжёлые повреждения в мозге, делающие цепь, которую мы хотим стимулировать, не полной, и когда подаётся электрический ток, то это не даёт положительного эффекта». Доктор Pérez Dueñas утверждает, что «ранняя диагностика и лечение очень важны при двигательных нарушениях. Нам не нужно ждать, пока ребенок достигнет предельной ситуации. У детей, дистонии - это быстро прогрессирующие заболевания, поэтому при постановке диагноза их следует немедленно переводить в специализированные клинические подразделения для неотложного вмешательства».
Упомянем, что «именно поэтому, мы создали подразделение Двигательных Нарушений, которое является ведущим центром в стране, а также мы являемся частью Европейской медицинской сети по редким неврологическим заболеваниям. Мы стараемся, чтобы все эти дети, которых раньше не оперировали, были направлены к нам в госпиталь Сант Жоан де Деу для дальнейшего лечения с помощью данной методики».
У детей с двигательными нарушениями, ранняя диагностика и направление в специализированные клинические подразделения очень важны для того, чтобы как можно скорее начать лечение кандидатов на глубокую стимуляцию головного мозга