Som especialistes en el tractament dels tumors fetals de cara i coll i en la cirurgia fetal precisa per al seu tractament.
Descripció de la patologia
Les tumoracions de mida gran de cara i/o coll fetals més comuns són el teratoma cervical i el limfangioma, sent l'origen moltes vegades les estructures de la boca (llengua, genives, faringe) o la tiroide fetal. Pràcticament sempre són tumoracions benignes, no són càncer, i en la majoria de les ocasions tenen molt bones opcions de tractament després de néixer.
El problema principal durant la vida fetal és que poden créixer fins a proporcions tan grans que les vies respiratòries fetals es distorsionen i queden obstruïdes i el nadó no pot respirar. A més d'obstruir les vies respiratòries, també poden comprimir l'esòfag (el tub digestiu que va de coll a l'estómac), el que dona com a resultat un excés de la quantitat de líquid amniòtic (polihidramni) que pot provocar un part prematur.
Per què es produeixen?
Malauradament, no sabem què causa les tumoracions de mida gran de cara i/o coll. No obstant això, sí que sabem que no són un problema genètic i, per tant, que no són hereditàries.
Quin tipus de problemes representen?
Abans de néixer, el fetus rep oxigen i nutrients a través de la placenta. L'oxigen de la placenta arriba al fetus a través del seu cordó umbilical, de manera que no necessita usar els seus pulmons abans de néixer. Una vegada el nadó neix i realitza la seva primera respiració, els pulmons comencen a funcionar i ja no es requereix la placenta com a font d'oxigen. En general, la placenta es desprèn amb les primeres contraccions que segueixen al naixement del nadó i després s'extreu.
En el cas de tumoracions a la cara o el coll, aquestes poden obstruir les vies respiratòries del fetus com la laringe o la tràquea (els tubs que connecten la boca amb els pulmons i pels que respirem). Quan això passa, el nadó està bé fins al part perquè la placenta compleix la funció dels pulmons. Però quan el nadó neix i prova de respirar per primera vegada, no pot omplir els pulmons d'aire. Si la placenta es desprèn, el nadó no té forma de portar oxigen al seu cos i requereix mesures d'emergència per mantenir-se amb vida.
Vídeo explicatiu de les cirurgies fetals de tumors de cara i coll de BCNatal
Diagnòstic
Una vegada s'ha realitzat el diagnòstic, és fonamental una avaluació integral per part d'un equip de medicina fetal amb experiència, que valorarà si es tracta d'una patologia aïllada o si hi ha altres problemes afegits. Per a això es realitzen una sèrie d'estudis i diferents valoracions:
- Ecografia i ecocardiografia per a calcular la mida dels pulmons i valorar el funcionament cardíac.
- Amniocentesi i estudi genètic per a saber si el tumor està associat a anomalies genètiques.
- Ressonància magnètica per a obtenir una visió integral del fetus que es farà servir, si cal, de suport per a la cirurgia facilitant la seva planificació i minimitzant els riscos associats.
- Valoració multidisciplinària en la qual participen especialistes en medicina fetal, neonatòlegs i cirurgians pediàtrics.
Tractament
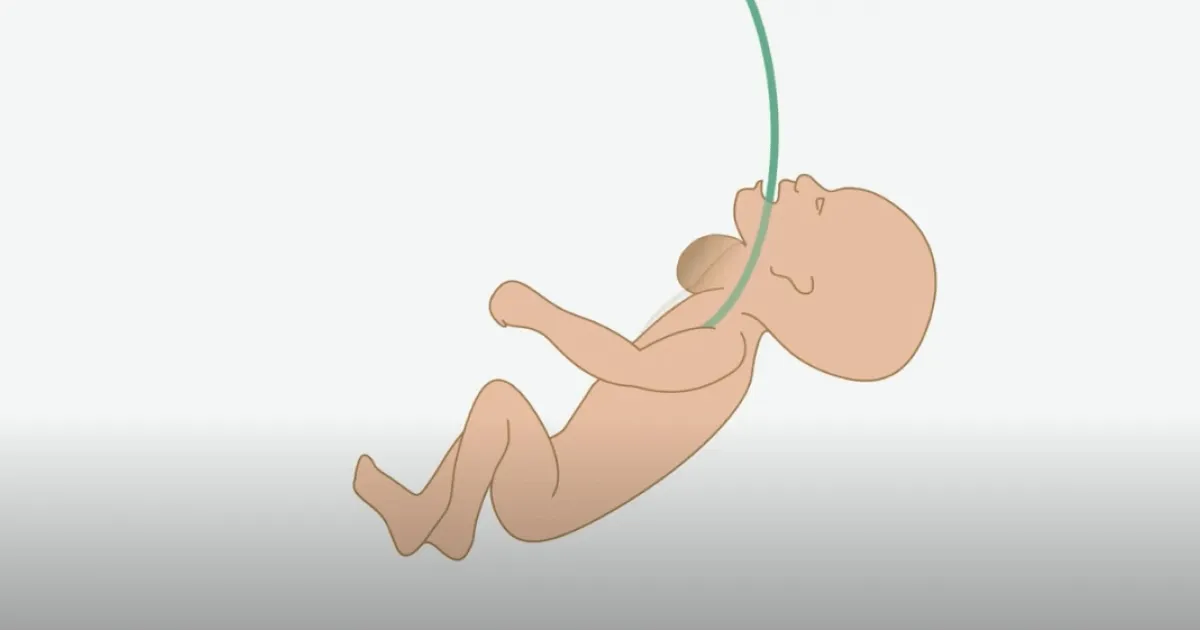
En el cas de tumoracions de cara o coll que comprimeixen i distorsionen les vies aèries del fetus, el tractament indicat és el procediment EXIT (de l'anglès, 'Ex Utero Intrapartum Treatment').
Aquest procediment és una tècnica de cirurgia maternofetal que permet mantenir la circulació, i per tant l'oxigen, entre l'úter de la gestant i la placenta mentre es duen a terme les intervencions necessàries (una intubació orotraqueal o un traqueostomia) a la via aèria del nadó perquè aquest pugui respirar després de néixer. També s'utilitza per ressecar tumoracions cervicals o toràciques.
El procediment EXIT es realitza durant una cesària electiva (programada amb anterioritat) abans de la separació de la placenta. Cal un equip multidisciplinari amb alta experiència en la realització de cirurgia fetal i neonatal. La coordinació de l'equip és fonamental per aconseguir excel·lents resultats tant per a la gestant com per al nadó durant una cesària EXIT.
Quines complicacions pot tenir el procediment EXIT?
Encara que és una cirurgia molt establerta, s'ha de realitzar per equips experts ja que hi ha riscos i complicacions potencialment greus per a la gestant i el fetus, com ara:
- Risc de falta de contractilitat uterina i com a conseqüència d'una hemorràgia postpart severa. Això pot ocórrer per la relaxació necessària de l'úter de la gestant per mantenir la placenta sense desprendre's i així poder oxigenar la sang fetal per la circulació entre l'úter i la placenta.
- Risc de trencament uterí en les gestacions posteriors, en cas d'haver utilitzat incisions a l'úter que no són les típiques de la cesària (transverses i baixes) durant el procediment.
- Complicacions fetals relacionades amb falta d'oxigen per fallada en mantenir l'intercanvi entre úter i placenta degut a una compressió de cordó o a un despreniment de la placenta.
- Complicacions relacionades amb la patologia de base del fetus.
Quins controls s'han de fer en cas de cirurgia fetal EXIT?
Realitzarem controls setmanals amb visita i ecografia, per vigilar la mida de la tumoració i descartar el desenvolupament d'excés de líquid amniòtic (polihidramni) que pogués provocar un part prematur. De la mateixa manera, la gestant ha de mantenir un repòs relatiu domiciliari amb poca activitat física fins al final de l'embaràs. Normalment, la intervenció EXIT es pot realitzar entre les 34 i 37 setmanes de gestació.
Durant l'embaràs, es rep el suport d'infermeres especialitzades en medicina fetal, no només a nivell tècnic sinó també emocional durant tot el procés. A més, els podem posar en contacte amb altres famílies que han passat per la mateixa vivència. Aquesta experiència és molt positiva i ajuda a humanitzar i comprendre el problema d'una forma molt més intuïtiva i sense les dificultats que en ocasions pot tenir rebre només informació tècnica de professionals.
Per què BCNatal - Sant Joan de Déu?
Per als progenitors que desitgen continuar la seva gestació i tenir el seu nadó amb nosaltres, els oferim un equip de cirurgia fetal amb les millors xifres de supervivència i qualitat de vida que es poden obtenir en l'actualitat.
Comptem amb una de les experiències més grans del món en cirurgia fetal, amb més de 2.000 intervencions realitzades, els temps quirúrgics més curts reportats en la literatura mèdica i, en conseqüència, taxes de complicacions molt baixes.
Experiència i eficàcia
Comptem amb una de les experiències més grans del món en cirurgia fetal, amb més de 2.000 intervencions realitzades, els temps quirúrgics més curts reportats en la literatura mèdica i, en conseqüència, taxes de complicacions molt baixes
- El Dr. Eduard Gratacós va realitzar la primera cirurgia EXIT nacional fa més de 20 anys, i des de llavors hem realitzat un nombre important d'aquestes intervencions, sent un dels grups internacionals amb més experiència.
- Com a centre de desenvolupament pioner en cirurgia fetal, investiguem i incorporem contínuament tecnologies que milloren encara més la precisió durant la cirurgia.
- Mitjançant un sistema pioner de simulació tridimensional podem visualitzar i imprimir models 3D que ens permeten simular i practicar la intervenció abans de realitzar-la, minimitzant el temps quirúrgic necessari i els riscos associats.
Formem un equip multidisciplinar que ens permet abordar la cirurgia d'una manera integral.
Atenció personalitzada centrada en la pacient
Formem un equip multidisciplinar que ens permet abordar la cirurgia d'una manera integral
Abans de la cirurgia avaluem cada cas amb tot detall, realitzant proves de molt alta resolució d'ecografia i ressonància magnètica, i que analitzem en equips multidisciplinaris que inclouen experts en cada un dels camps, incloent medicina fetal, cirurgia fetal i pediàtrica, otorinolaringòlegs, neonatòlegs, radiòlegs i qualsevol altra especialitat que pugui ser necessària.
Comentarem el cas en detall amb els progenitors i parlarem de les millors opcions per al seu nadó. Els progenitors podran parlar amb tot detall no només amb els especialistes en medicina i cirurgia fetal, sinó amb els pediatres experts en el seguiment i evolució d'aquests infants, per a conèixer amb detall l'evolució esperada en cada cas i les millors opcions.
Us acompanyem amb un seguiment postnatal individualitzat.
Després del naixement seguim amb els nostres pacients
Us acompanyem amb un seguiment postnatal individualitzat
A l'excel·lència de l'equip prenatal s'uneix un centre pediàtric de tercer nivell, com és l'Hospital Sant Joan de Déu Barcelona, amb equips formats per un gran nombre d'especialistes amb formació específica en cures intensives neonatals, i que compten amb la millor i més moderna tecnologia. Els cirurgians pediàtrics, també integrats en l'equip prenatal, seguiran tenint cura del nadó un cop hagi nascut i planejaran les possibles intervencions que siguin necessàries. Els especialistes més habituals són otorinolaringòlegs i cirurgians pediàtrics. Per a la vigilància durant els primers dies després del naixement, l'hospital disposa tots els dies de l'any, a qualsevol hora del dia, de professionals mèdics i d'infermeria altament qualificats en la cura d'aquests delicats pacients.
Una vegada donat d'alta, el equips de Pediatria seguiran al nadó durant els primers anys i en tindran cura per aconseguir un desenvolupament òptim i avançar-se a qualsevol problema que pugui sorgir en aquesta part tan fonamental de la vida.




